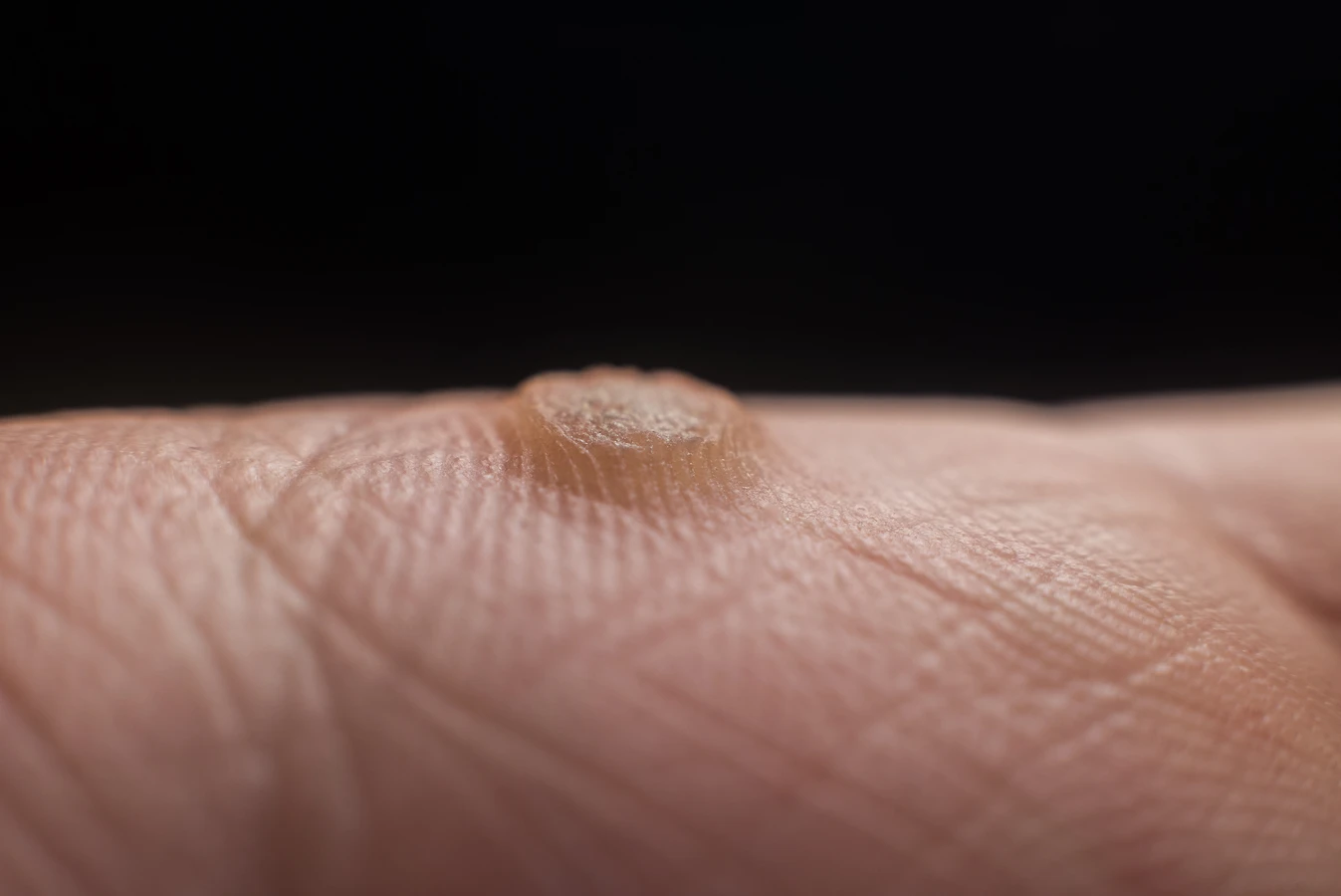
Kurzajki, powszechnie znane jako brodawki, to nieestetyczne zmiany skórne, które mogą pojawić się w różnych miejscach na ciele. Choć często traktowane jako niewielka niedogodność kosmetyczna, ich obecność może wywoływać dyskomfort i chęć szybkiego pozbycia się problemu. Zrozumienie, skąd się biorą kurzajki, jest kluczowe do skutecznego zapobiegania i leczenia. Przyczyną ich powstawania jest infekcja wirusowa, a konkretnie wirus brodawczaka ludzkiego, znany jako HPV (Human Papillomavirus).
Istnieje ponad sto typów wirusa HPV, a każdy z nich ma tendencję do atakowania określonych obszarów skóry. Niektóre typy wirusa są odpowiedzialne za brodawki zwykłe, które najczęściej pojawiają się na dłoniach i stopach, podczas gdy inne mogą powodować brodawki płaskie, mozaikowe czy nawet te zlokalizowane w okolicach narządów płciowych. Wirus ten jest bardzo powszechny i występuje w środowisku, co sprawia, że ryzyko zakażenia jest realne dla każdego. Choć zakażenie HPV może być niegroźne i samoistnie ustąpić, w niektórych przypadkach prowadzi do uporczywych i trudnych do usunięcia zmian skórnych.
Ważne jest, aby pamiętać, że zakażenie wirusem HPV nie zawsze skutkuje natychmiastowym pojawieniem się kurzajki. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy. Wirus potrzebuje czasu, aby namnożyć się w komórkach naskórka i wywołać widoczne zmiany. Dlatego też, osoba zakażona może nie zdawać sobie sprawy z obecności wirusa w swoim organizmie przez długi czas, jednocześnie będąc potencjalnym źródłem zakażenia dla innych.
Główne czynniki sprzyjające powstawaniu kurzajek i ich rozprzestrzenianiu
Powstawanie kurzajek to proces wieloetapowy, w którym kluczową rolę odgrywa obecność wirusa HPV, ale również szereg czynników sprzyjających jego rozwojowi i transmisji. Uszkodzona skóra stanowi idealną bramę wejścia dla wirusa. Drobne ranki, skaleczenia, otarcia czy pęknięcia naskórka, zwłaszcza na dłoniach i stopach, ułatwiają wirusowi przedostanie się do głębszych warstw skóry, gdzie może się namnażać. Dlatego osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, są bardziej narażone na zakażenie.
Wilgotne środowisko jest kolejnym sprzymierzeńcem wirusa HPV. Miejsca takie jak baseny, sauny, publiczne prysznice czy szatnie sportowe to idealne wylęgarnie dla wirusów brodawczaka. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia, ponieważ stopy mają bezpośredni kontakt z powierzchniami, na których mogą znajdować się wirusy. Dodatkowo, nadmierna potliwość stóp może tworzyć korzystne warunki dla rozwoju brodawek.
Osłabiony układ odpornościowy to kolejny istotny czynnik ryzyka. Gdy nasz organizm ma obniżoną zdolność do walki z infekcjami, wirus HPV ma ułatwione zadanie. Słaba odporność może być spowodowana różnymi czynnikami, w tym chorobami przewlekłymi, niedoborami żywieniowymi, stresem, brakiem snu, a także przyjmowaniem niektórych leków immunosupresyjnych. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, są grupą szczególnie narażoną na rozwój kurzajek.
Bezpośredni kontakt ze skórą osoby zakażonej jest najczęstszym sposobem przenoszenia wirusa. Dotknięcie brodawki lub powierzchni zanieczyszczonej wirusem, a następnie dotknięcie własnej skóry, może doprowadzić do infekcji. Wirus może przenosić się również poprzez współdzielenie przedmiotów osobistych, takich jak ręczniki, narzędzia do manicure czy obuwie, choć jest to mniej powszechna droga transmisji. Należy pamiętać, że nawet jeśli sami nie mamy widocznych kurzajek, możemy być nosicielami wirusa i potencjalnie zarażać innych.
W jaki sposób wirus HPV wywołuje powstawanie kurzajek na skórze
Mechanizm działania wirusa polega na tym, że wprowadza on swój materiał genetyczny do komórek gospodarza. W zainfekowanych komórkach wirus stymuluje produkcję specyficznych białek, które z kolei wpływają na tempo różnicowania się i podziału komórek naskórka. Zazwyczaj komórki skóry dojrzewają i złuszczają się w określonym rytmie. Wirus HPV zakłóca ten proces, powodując, że komórki mnożą się znacznie szybciej niż powinny i nie ulegają prawidłowej keratynizacji.
Efektem tego nadmiernego namnażania się komórek jest powstanie charakterystycznej, grudkowej zmiany, którą obserwujemy jako kurzajkę. Zewnętrzna warstwa kurzajki, czyli hiperkeratotyczna (nadmiernie zrogowaciała) warstwa naskórka, stanowi swoistą barierę ochronną dla wirusa, jednocześnie stanowiąc fizyczną manifestację infekcji. Wewnątrz tej zmiany znajdują się zainfekowane komórki, które mogą być źródłem dalszego rozprzestrzeniania się wirusa na inne obszary skóry, zarówno u tej samej osoby, jak i u innych.
Warto podkreślić, że układ odpornościowy organizmu, mimo że może zwalczać inne infekcje, często ma trudności z rozpoznaniem i skutecznym zwalczaniem wirusa HPV w obrębie naskórka. Wirus posiada pewne mechanizmy, które pozwalają mu unikać odpowiedzi immunologicznej. Dlatego też, nawet po wyleczeniu jednej kurzajki, istnieje ryzyko nawrotu infekcji lub pojawienia się nowych zmian, jeśli wirus nadal obecny jest w organizmie lub doszło do ponownego zakażenia.
Co sprawia, że kurzajki pojawiają się właśnie w tych miejscach
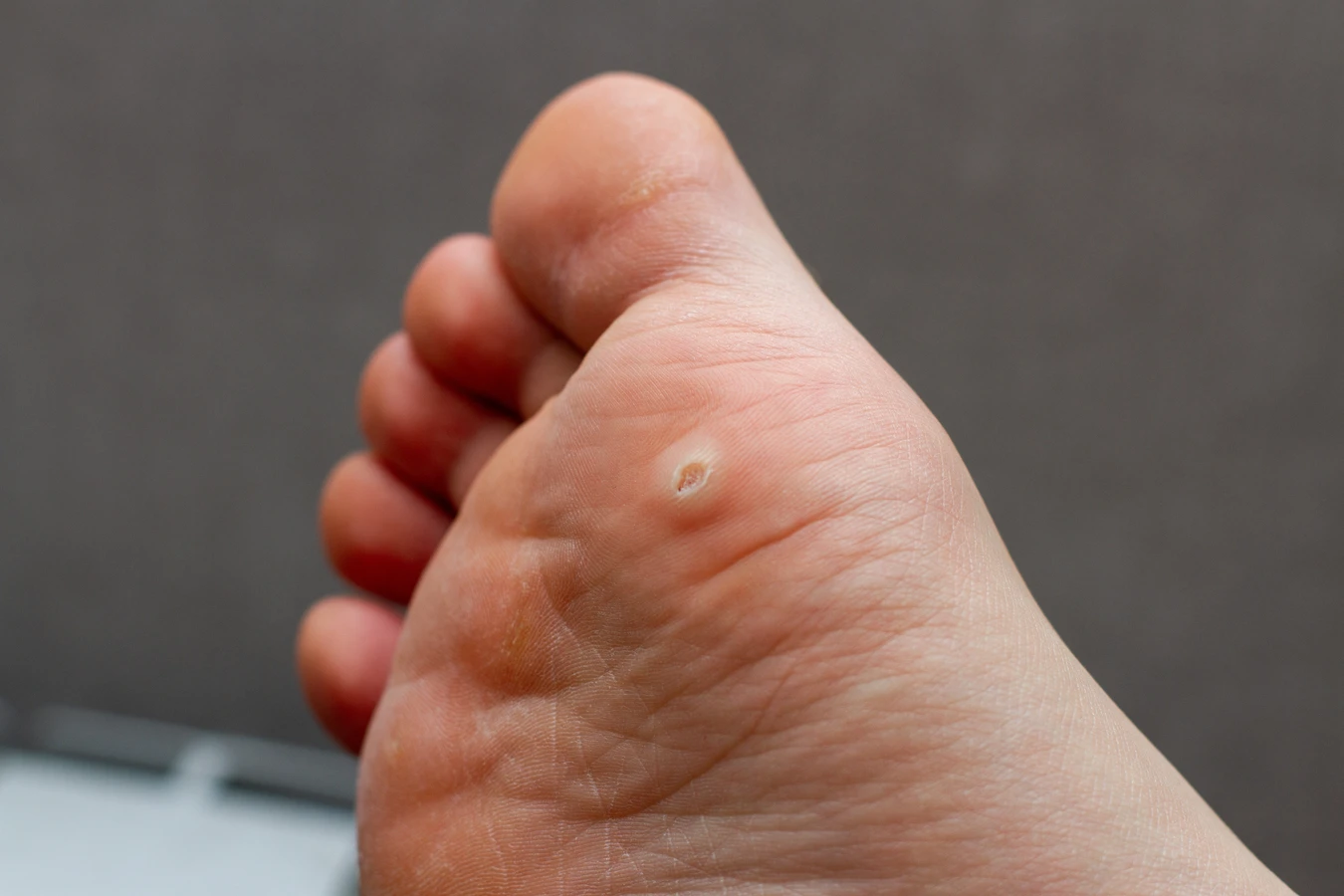
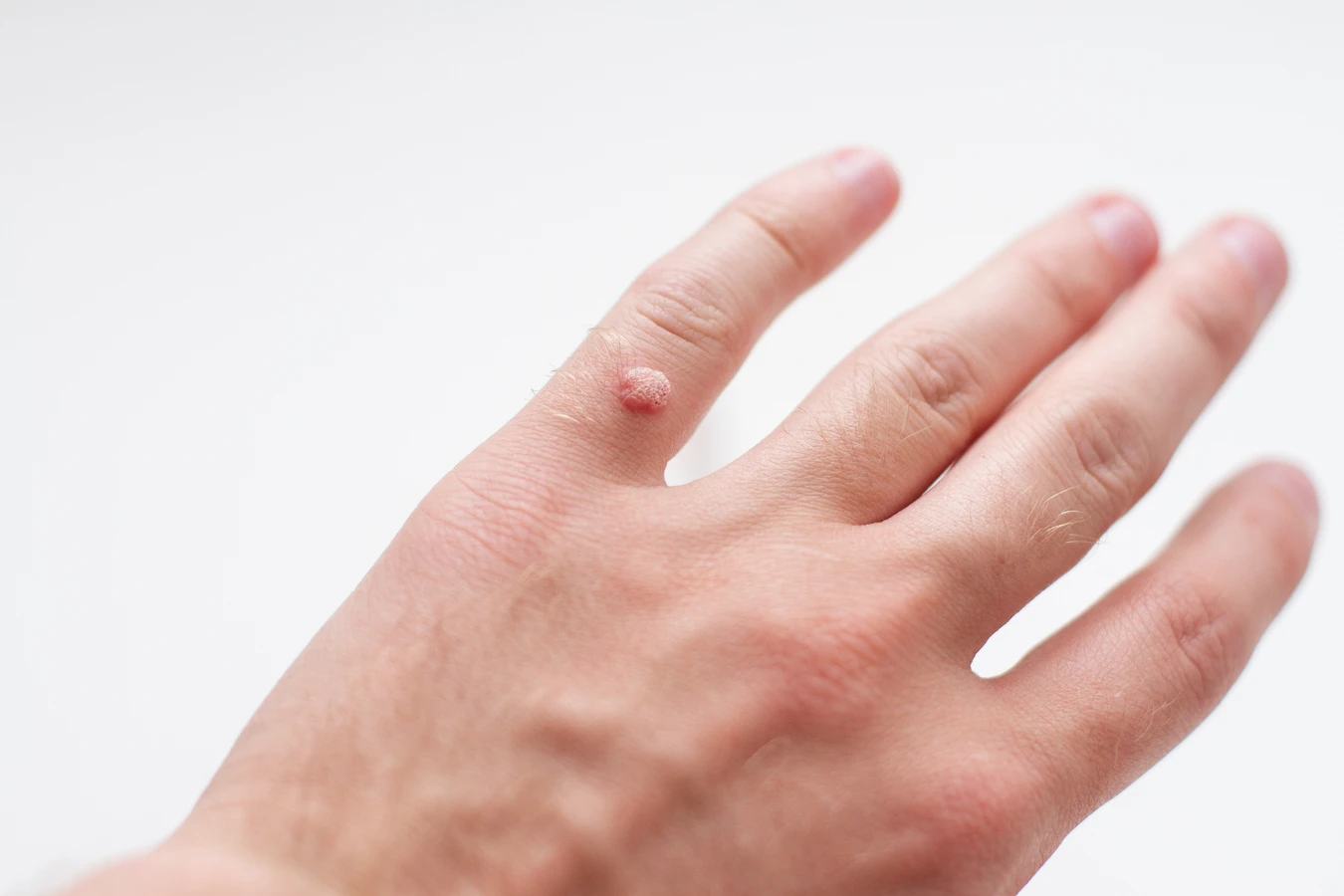
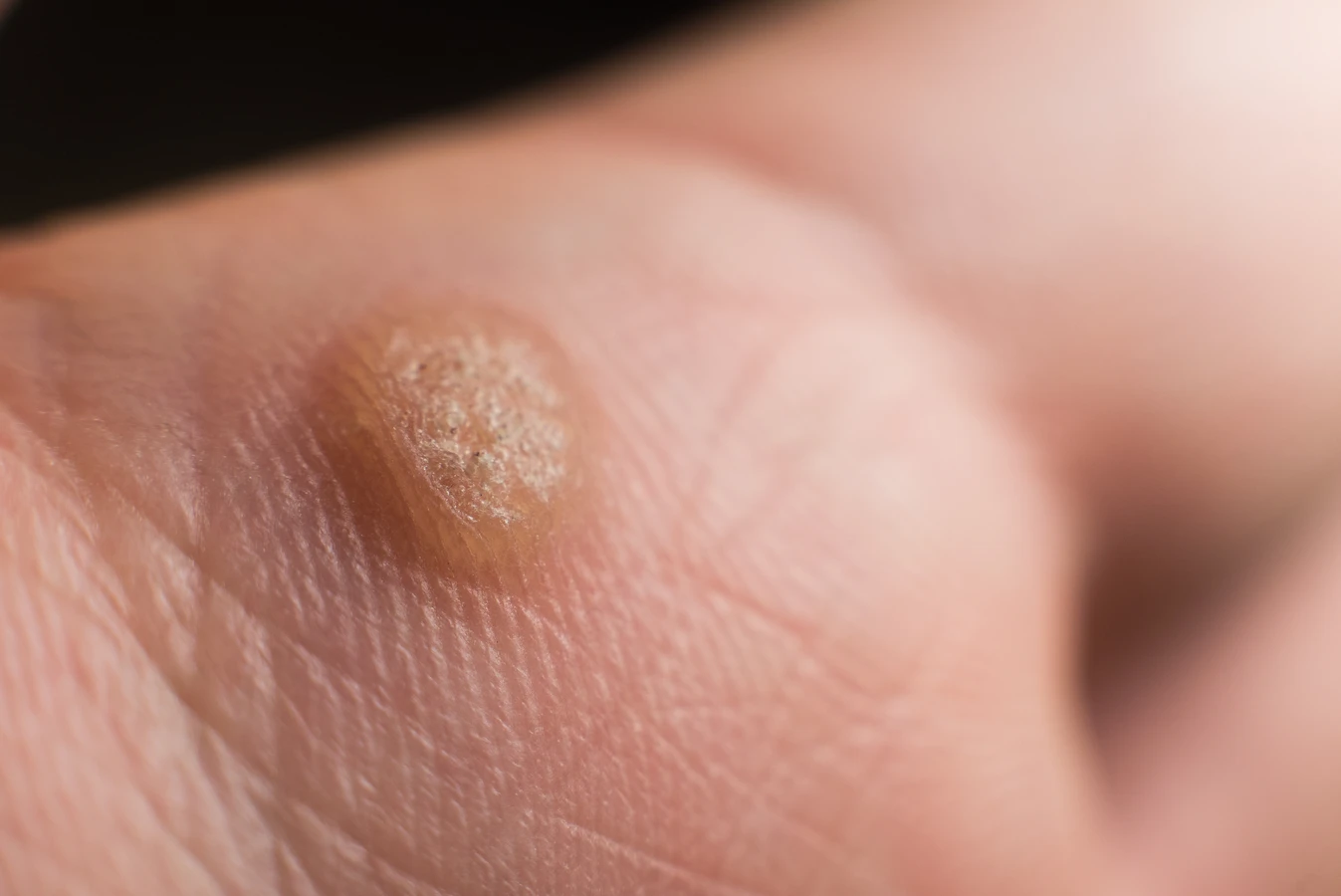
Lokalizacja kurzajek jest ściśle powiązana z drogami przenoszenia wirusa HPV oraz miejscami, gdzie skóra jest najbardziej narażona na kontakt z wirusem i uszkodzenia. Najczęściej spotykane są brodawki zwykłe, które pojawiają się na grzbietach dłoni, palcach rąk oraz stopach. Te obszary są stale narażone na kontakt z różnymi powierzchniami, od klamek i poręczy, po przedmioty codziennego użytku, które mogły być dotykane przez osoby zakażone.
Dłonie i stopy, ze względu na częste uszkodzenia naskórka (drobne skaleczenia, otarcia), stanowią idealne miejsca do wnikania wirusa. Szczególnie stopy, często noszone boso w miejscach publicznych takich jak baseny, siłownie czy szatnie, są narażone na kontakt z wirusami obecnymi na podłogach. Dodatkowo, wilgotne środowisko i potliwość stóp sprzyjają utrzymywaniu się wirusa i jego aktywności.
Brodawki płaskie często lokalizują się na twarzy, szyi, przedramionach i grzbietach dłoni. Ich pojawienie się w tych miejscach może być związane z drapaniem lub goleniem, które rozprowadzają wirusa po skórze. Dzieci i młodzież są szczególnie podatne na brodawki płaskie, które mogą pojawiać się w większych skupiskach.
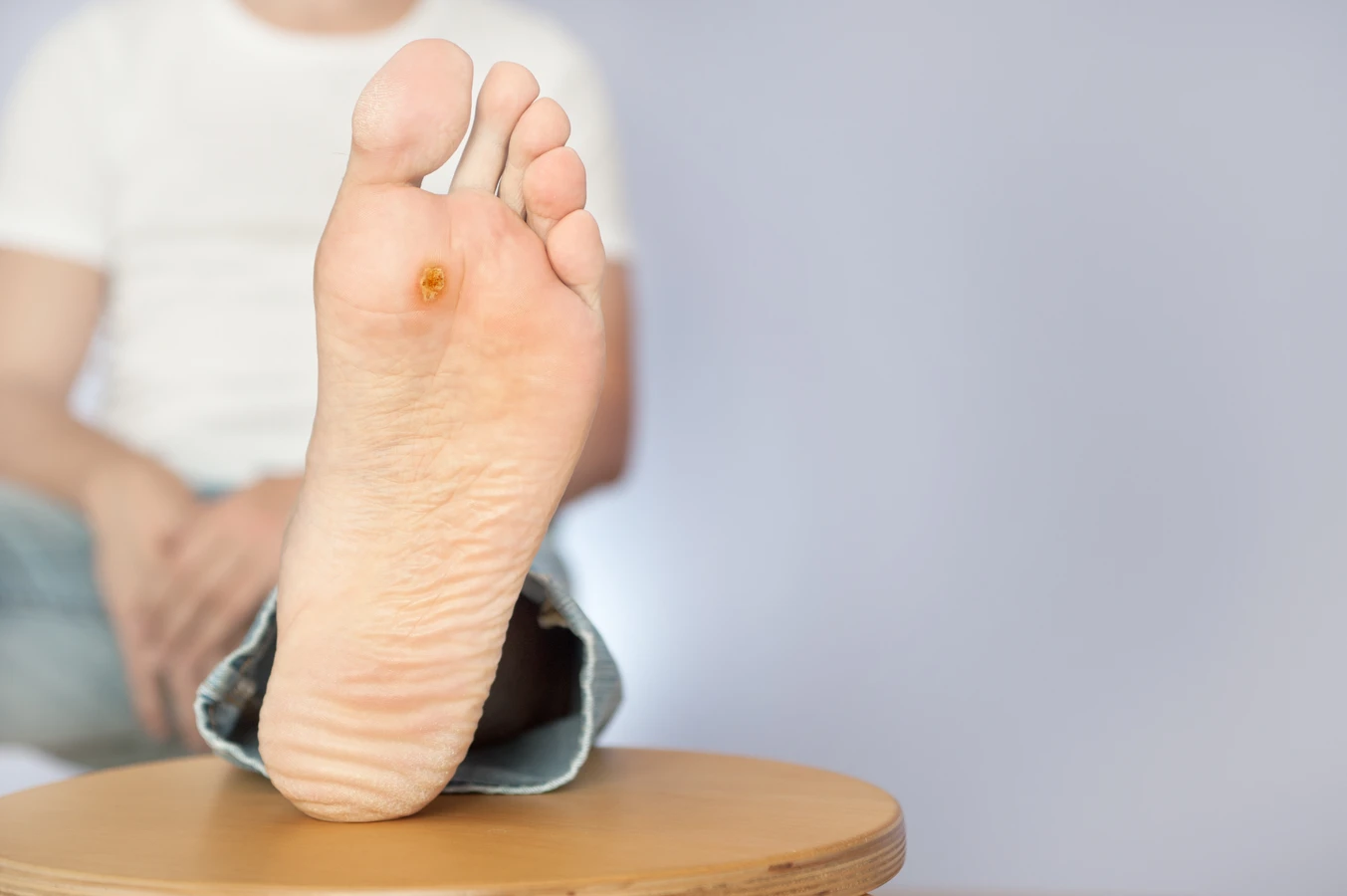
Kurzajki mozaikowe, które są szczególnie uporczywe, często tworzą się na podeszwach stóp. Powstają one z połączenia kilku brodawek, tworząc większe, bolesne zmiany. Ich lokalizacja na stopach wynika z ciągłego nacisku podczas chodzenia, który może sprzyjać rozprzestrzenianiu się wirusa w obrębie tej samej zmiany.
Ważne jest, aby zrozumieć, że wirus HPV może pozostawać w organizmie przez długi czas, a kurzajki mogą pojawiać się i znikać w różnych miejscach. Sam fakt usunięcia widocznej kurzajki nie oznacza całkowitego wyeliminowania wirusa. Dlatego też, nawroty infekcji w tych samych lub innych miejscach są stosunkowo częste. Higiena osobista i unikanie miejsc, gdzie wirus może się łatwo rozprzestrzeniać, są kluczowe w zapobieganiu powstawaniu nowych zmian.
Jakie są sposoby zapobiegania oraz leczenia kurzajek
Zapobieganie kurzajkom opiera się przede wszystkim na unikanie kontaktu z wirusem HPV i minimalizowaniu ryzyka zakażenia. Podstawową zasadą jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po powrocie do domu, skorzystaniu z toalety publicznej czy podróży, jest kluczowe. Unikanie dotykania potencjalnie zakażonych powierzchni, takich jak klamki w miejscach publicznych, jest również ważne.
Szczególną ostrożność należy zachować w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny, siłownie czy przebieralnie. Zawsze zaleca się noszenie obuwia ochronnego, na przykład klapek, aby uniknąć bezpośredniego kontaktu stóp z podłogą. Warto również dbać o suchość skóry, ponieważ wilgotne środowisko sprzyja rozwojowi wirusa.
W przypadku osób z tendencją do kurzajek, a także w celu wzmocnienia odporności organizmu, zaleca się odpowiednią dietę bogatą w witaminy i minerały, a także unikanie stresu i odpowiednią ilość snu. Zdrowy styl życia wspiera naturalne mechanizmy obronne organizmu.
Jeśli chodzi o leczenie, istnieje wiele metod, zarówno domowych, jak i medycznych. Metody domowe często opierają się na stosowaniu preparatów dostępnych bez recepty, takich jak plastry czy płyny zawierające kwas salicylowy lub kwas mlekowy. Mogą one pomóc w złuszczaniu zrogowaciałej warstwy kurzajki. Należy jednak pamiętać o ostrożności i stosować się do zaleceń producenta, aby uniknąć podrażnień zdrowej skóry.
- Krioterapia polega na zamrażaniu brodawki ciekłym azotem.
- Laseroterapia wykorzystuje wiązkę lasera do niszczenia tkanki kurzajki.
- Elektrokoagulacja polega na wypalaniu brodawki za pomocą prądu elektrycznego.
- Chirurgiczne wycięcie kurzajki, stosowane w trudniejszych przypadkach.
- Leczenie farmakologiczne, obejmujące stosowanie kremów i maści z substancjami aktywnymi, które stymulują odpowiedź immunologiczną organizmu.
W przypadku uporczywych, nawracających lub dużych zmian, zawsze zaleca się konsultację z lekarzem dermatologiem. Specjalista będzie w stanie dobrać najodpowiedniejszą metodę leczenia, biorąc pod uwagę rodzaj, lokalizację i wielkość kurzajki, a także indywidualne potrzeby pacjenta. Ważne jest, aby nie próbować samodzielnie usuwać kurzajek ostrymi narzędziami, ponieważ może to prowadzić do infekcji, blizn i rozprzestrzeniania wirusa.
Dlaczego niektórych ludzi kurzajki dopadają częściej niż innych
Predyspozycje do częstszego pojawiania się kurzajek wynikają z indywidualnych cech organizmu, które wpływają na jego zdolność do zwalczania wirusa HPV. Jednym z kluczowych czynników jest genetyka. Niektórzy ludzie mogą mieć genetycznie uwarunkowaną niższą skuteczność układu odpornościowego w rozpoznawaniu i eliminowaniu wirusa brodawczaka ludzkiego. Oznacza to, że nawet po kontakcie z wirusem, ich organizm może mieć trudności z jego zwalczeniem, co ułatwia mu rozwój i powoduje powstawanie zmian skórnych.
Stan układu odpornościowego odgrywa fundamentalną rolę. Osoby z obniżoną odpornością, niezależnie od przyczyny, są bardziej podatne na infekcje, w tym na wirusa HPV. Dotyczy to osób z chorobami autoimmunologicznymi, pacjentów po przeszczepach organów, osób zakażonych wirusem HIV, a także osób starszych i dzieci, których układ odpornościowy nie jest w pełni rozwinięty lub jest osłabiony. Przewlekły stres, niedobory żywieniowe i brak odpowiedniej ilości snu również negatywnie wpływają na funkcjonowanie układu immunologicznego, zwiększając ryzyko.
Częste uszkodzenia skóry, zwłaszcza na dłoniach i stopach, stanowią otwartą furtkę dla wirusa. Osoby, których praca lub aktywność fizyczna wiąże się z częstym narażeniem na drobne urazy naskórka, takie jak pracownicy fizyczni, sportowcy czy osoby wykonujące prace manualne, są bardziej narażone na wniknięcie wirusa. Powtarzające się mikrourazy ułatwiają wirusowi przedostanie się do głębszych warstw skóry i rozpoczęcie infekcji.
Długotrwałe narażenie na wilgoć również zwiększa ryzyko. Osoby, które często mają kontakt z wodą lub pracują w wilgotnym środowisku, mogą mieć skórę bardziej podatną na infekcje. Wilgotne środowisko sprzyja również namnażaniu się wirusa. Dlatego też, osoby pracujące w gastronomii, służbie zdrowia czy wykonujące prace porządkowe mogą być bardziej narażone.
Niektórzy ludzie mogą być po prostu bardziej „podatni” na wirusa HPV, co oznacza, że ich organizm wchodzi w interakcję z wirusem w sposób, który sprzyja powstawaniu brodawek. Może to być związane z indywidualnymi reakcjami skórnymi lub specyficzną odpowiedzią immunologiczną na danego typu wirusa. Warto pamiętać, że nawet przy braku widocznych kurzajek, wirus może być obecny w organizmie, czekając na sprzyjające warunki do rozwoju.
Kiedy należy udać się do lekarza w przypadku kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją pewne sytuacje, w których konsultacja z lekarzem dermatologiem jest absolutnie konieczna. Przede wszystkim, jeśli kurzajka jest bardzo bolesna, krwawi, zmienia kształt lub kolor, może to sugerować coś więcej niż tylko zwykłą brodawkę. W takich przypadkach konieczna jest profesjonalna diagnoza, aby wykluczyć inne, poważniejsze schorzenia skórne.
Szczególną ostrożność należy zachować w przypadku kurzajek zlokalizowanych na twarzy lub w okolicach narządów płciowych. Zmiany w tych delikatnych obszarach wymagają precyzyjnej diagnostyki i odpowiedniego leczenia, aby uniknąć powikłań, takich jak blizny czy infekcje. Brodawki płciowe, które są przenoszone drogą płciową, wymagają specjalistycznego podejścia i leczenia.
Jeśli kurzajki są liczne, szybko się rozprzestrzeniają lub nawracają pomimo stosowania różnych metod leczenia, warto skonsultować się z lekarzem. Może to świadczyć o osłabionym układzie odpornościowym lub o specyficznym typie wirusa HPV, który wymaga silniejszego leczenia. Lekarz może zlecić dodatkowe badania lub zastosować bardziej zaawansowane metody terapeutyczne.
Należy również pamiętać o osobach z grupy ryzyka. Osoby z cukrzycą, zaburzeniami krążenia lub osłabionym układem odpornościowym powinny zawsze konsultować się z lekarzem przed podjęciem próby samodzielnego leczenia kurzajek. U tych pacjentów ryzyko powikłań, takich jak infekcje czy trudności w gojeniu, jest znacznie wyższe.
Wreszcie, jeśli po kilku tygodniach stosowania domowych metod leczenia nie obserwujemy poprawy, a kurzajka nie znika lub wręcz się powiększa, jest to sygnał, że należy zasięgnąć porady specjalisty. Lekarz dermatolog dysponuje szerszym wachlarzem metod terapeutycznych, w tym krioterapia, laseroterapia czy elektrokoagulacja, które mogą być bardziej skuteczne w trudnych przypadkach. Wczesna interwencja medyczna może zapobiec powikłaniom i przyspieszyć proces zdrowienia.